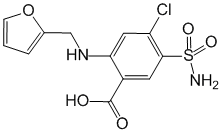
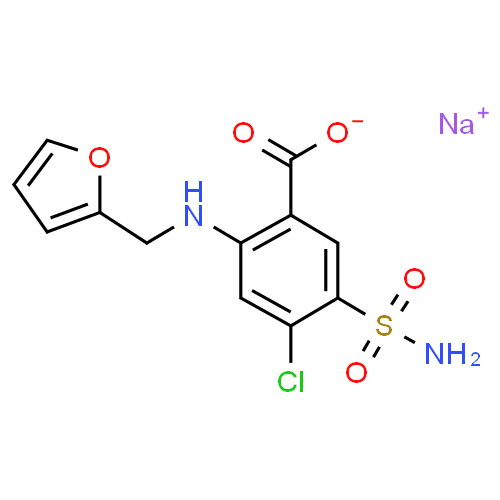
Pharmacodynamique
Action salidiurétique
Aux doses thérapeutiques habituelles, le furosémide agit principalement au niveau de la branche ascendante de l'anse de Henlé où il inhibe la réabsorption du chlore et, par suite, du sodium. Il possède une action accessoire au niveau du tube proximal et du segment de dilution.
Il augmente le flux sanguin rénal au profit de la zone corticale. Cette propriété présente un intérêt particulier en cas d'association avec les bêtabloquants qui peuvent avoir l'effet inverse.
Il n'altère pas la filtration glomérulaire (une augmentation de cette dernière a pu être mise en évidence dans certaines circonstances). L'action salidiurétique croît proportionnellement aux doses administrées et persiste en cas d'insuffisance rénale.
Action antihypertensive et autres actions
Il possède une action hémodynamique se caractérisant par la diminution de la pression capillaire pulmonaire avant même l'apparition de toute diurèse, et par l'augmentation de la capacité de stockage du lit vasculaire veineux mise en évidence par pléthysmographie (ces propriétés ont été plus particulièrement étudiées par voie IV).
Le furosémide traite toutes les formes de rétention hydrosodée avec une réponse proportionnelle à la dose. Le furosémide exerce une action antihypertensive qui résulte à la fois de la déplétion sodée et de l'action hémodynamique.
Pharmacocinétique
Pharmacocinétique - FUROSÉMIDE - voie orale
Absorption
La résorption digestive est rapide mais incomplète. La concentration plasmatique maximale est obtenue environ en 60 minutes. La résorption digestive est ralentie mais non diminuée par la présence des aliments.
La biodisponibilité du furosémide en solution orale est de 65 % environ et donc équivalente à celle du furosémide en comprimé.
Distribution
La liaison aux protéines plasmatiques est de 96 à 98 % (aux concentrations plasmatiques obtenues en thérapeutique). La fixation protéique est diminuée chez l'insuffisant hépatique.
Le volume de distribution apparent est d'environ 0,150 l/kg.
Biotransformation
Une faible partie du furosémide résorbé est inactivée par glycuroconjugaison hépatique et sans doute rénale.
Elimination
La demi-vie d'élimination (t1/2 bêta) est d'environ 50 minutes. La clairance plasmatique se situe entre 2 et 3 ml/min/kg environ. Elle résulte d'une élimination urinaire et digestive (en partie biliaire). L'élimination urinaire, nettement prépondérante, est rapide et porte essentiellement sur du furosémide sous forme active.
Le furosémide passe la barrière fto-placentaire.
Le furosémide passe dans le lait maternel.
Variations chez le sujet âgé
L'excrétion urinaire du furosémide est diminuée proportionnellement à l'altération modérée mais progressive de la fonction tubulaire avec l'âge.
Variations chez l'insuffisant rénal
La biodisponibilité après administration orale est diminuée. L'élimination biliaire supplée l'insuffisance rénale et peut atteindre chez le sujet anéphrique 86 à 98 % de la quantité éliminée. Le furosémide est faiblement dialysable.
Variations chez le nouveau-né
La biodisponibilité par administration orale est diminuée.
Nouveau-né à terme : la demi-vie plasmatique est prolongée (jusqu'à 7 heures) car le volume apparent de distribution est augmenté et la clairance plasmatique réduite.
Chez le prématuré : la demi-vie plasmatique peut atteindre 20 h en raison d'une réduction de l'excrétion urinaire du diurétique.
Pharmacocinétique - FUROSÉMIDE - usage parentéral
Distribution
Le volume de distribution du furosémide est de 0,1 à 1,2 litre par kilo de poids. Il peut être augmenté en cas de maladie concomitante.
Le taux de liaison aux protéines (essentiellement l'albumine) dépasse 98 %.
Elimination
Le furosémide est principalement éliminé sous forme non conjuguée, essentiellement par sécrétion dans le tubule proximal. Après administration intraveineuse, 60 à 70 % du furosémide sont éliminés de cette façon. Le métabolite glucuronique du furosémide représente 10 % à 20 % des substances retrouvées dans l'urine. Le reste de la dose est éliminé dans les selles, probablement après sécrétion biliaire. Après administration intraveineuse, la demi-vie plasmatique du furosémide est comprise entre 1 et 1,5 heure.
Le furosémide est excrété dans le lait maternel. Il franchit la barrière placentaire et atteint lentement le ftus. Les concentrations de furosémide sont comparables chez la mère, le ftus et le nouveau-né.
Insuffisance rénale
En cas d'insuffisance rénale, l'élimination du furosémide est ralentie et la demi-vie allongée. Chez les patients atteints d'insuffisance rénale avancée, la demi-vie moyenne est de 9,7 heures. En cas de défaillance de plusieurs organes, la demi-vie terminale peut aller de 20 à 24 heures.
En cas de syndrome néphrotique, les concentrations de furosémide non conjugué (libre) sont augmentées en raison de la diminution de la concentration des protéines plasmatiques. D'autre part, l'efficacité du furosémide est réduite chez ces patients, en raison d'une fixation intratubulaire à l'albumine et d'une réduction de la sécrétion tubulaire.
Le furosémide est peu dialysé chez les patients traités par hémodialyse, dialyse péritonéale ou dialyse péritonéale chronique en ambulatoire.
Insuffisance hépatique
En cas d'insuffisance hépatique, la demi-vie du furosémide augmente de 30 à 90 %, essentiellement en raison de l'augmentation du volume de distribution. L'élimination biliaire peut diminuer (de 50 %). Chez ces patients, la variabilité des paramètres pharmacocinétiques est accrue.
Insuffisance cardiaque congestive, hypertension sévère, patients âgés
Par suite de l'altération de la fonction rénale, l'élimination du furosémide est ralentie en cas d'insuffisance cardiaque congestive, d'hypertension sévère et chez les patients âgés.
Prématurés et nouveau-nés
Selon la maturité rénale, l'élimination du furosémide peut être ralentie. Chez les enfants dont la capacité de glucuronidation est insuffisante, le métabolisme du médicament est également réduit. Chez les nouveau-nés à terme, la demi-vie est généralement inférieure à 12 heures.
Dosage
Dosage - FUROSÉMIDE - voie orale
Comprimé
Voie orale.
La posologie est adaptée selon l'indication et la gravité de l'affection.
Adulte
Hypertension artérielle chez l'insuffisant rénal chronique
En association aux autres traitements anti-hypertenseurs (notamment les antagonistes du système rénine-angiotensine), les doses usuelles recommandées sont de 20 mg/jour à 120 mg/jour en une ou plusieurs prises par jour.
dèmes modérés d'origine cardiaque, rénale ou hépatique
1 à 2 comprimés à 20 mg de furosémide par jour.
Enfant
dèmes d'origine cardiaque, rénale ou hépatique
La posologie quotidienne est de 1 à 2 mg/kg de poids corporel, répartie en 1 à 2 prises.
Mode d'administration
Voie orale.
Utiliser uniquement la pipette doseuse jointe au flacon de FUROSÉMIDE solution buvable. Elle peut prélever jusqu'à un maximum de 2 ml de solution buvable (20 mg de furosémide). La dose à administrer est adaptable à 0,1 ml près (soit à 1 mg près) grâce aux graduations qui vont de 0,1 ml en 0,1 ml.
FUROSÉMIDE solution buvable peut être dilué dans un demi-verre d'eau, ou dans une petite quantité de lait du biberon.
La posologie est adaptée selon l'indication et la gravité de l'affection.
Adulte
Hypertension artérielle:
La posologie initiale recommandée est de 20 mg de furosémide par jour (le matin).
En cas d'efficacité insuffisante, on peut :
soit augmenter les doses à 40 mg,
soit associer un autre antihypertenseur.
La posologie du furosémide peut être augmentée au-delà de 40 mg en cas d'altération de la fonction rénale.
dèmes d'origine cardiaque, rénale ou hépatique:
La posologie usuelle est de 20 (2 ml) à 80 mg (8 ml) par jour, répartie en 2 prises.
Enfant et nourrisson
La posologie quotidienne est de 1 à 2 mg/kg de poids corporel soit 0,5 ml à 1 ml de solution pour 5 kg, répartie en 1 à 2 prises.
Gélule à libération prolongée
Mode d'administration
Voie orale.
La posologie usuelle est de 1 gélule par jour le matin, avant le petit-déjeuner. Il est possible, en cas de besoin, d'augmenter à 2 gélules par jour.
Dosage - FUROSÉMIDE - usage parentéral
Solution injectable
Voie d'administration : intraveineuse ou (exceptionnellement) intramusculaire.
L'administration parentérale de furosémide est indiquée quand le traitement oral est impossible ou inefficace (par exemple en cas de réduction de l'absorption intestinale) ou quand un effet rapide est nécessaire.
Pour obtenir une efficacité optimale et inhiber la contre-régulation, il est généralement préférable d'utiliser le furosémide en perfusion continue plutôt qu'en injections répétées en bolus.
Il convient de considérer les recommandations cliniques actuelles si disponibles.
Si une perfusion continue de furosémide n'est pas faisable pour le traitement d'entretien après une ou plusieurs administrations aiguës en bolus, il est préférable, pour le traitement d'entretien, d'administrer des doses faibles à des intervalles courts (environ toutes les 4 heures) plutôt que d'administrer des doses fortes en bolus à des intervalles plus longs.
Le traitement doit être adapté à la réponse du patient afin d'obtenir un effet thérapeutique maximal et tout en déterminant la dose minimale nécessaire pour maintenir cette réponse.
L'administration intraveineuse de furosémide doit être lente ; il ne faut pas dépasser un débit de 4 mg par minute et ne jamais mélanger le furosémide à d'autres médicaments dans la même seringue.
L'administration intramusculaire doit être réservée à des cas exceptionnels, quand ni l'administration orale ni l'administration intraveineuse ne sont possibles. Soulignons que l'injection intramusculaire ne convient pas pour le traitement d'affections aiguës telles que l'dème pulmonaire.
Adultes
Sauf avis médical contraire, la dose initiale recommandée pour les adultes et adolescents de plus de 15 ans est de 20 à 40 mg (1 ou 2 ampoules) par voie intraveineuse (ou exceptionnellement intramusculaire) ; la dose maximale est fonction de la réponse individuelle. Si des doses plus fortes sont nécessaires, il faut augmenter la dose par paliers de 20 mg et respecter un intervalle d'au moins deux heures entre les administrations.
Chez l'adulte, la dose journalière maximale recommandée est de 1500 mg de furosémide.
En cas de perfusion continue, le furosémide doit être administré non dilué en utilisant une pompe de perfusion à débit constant, ou la solution peut être diluée dans un solvant compatible comme le chlorure de sodium ou une solution de Ringer. Dans ce cas, le débit de perfusion ne doit pas dépasser 4 mg/minute.
L'administration parentérale de furosémide est indiquée quand le traitement oral est impossible ou inefficace (par exemple en cas de réduction de l'absorption intestinale) ou quand un effet rapide est nécessaire. En cas d'utilisation de la voie parentérale, il est recommandé de prendre le relai par voie orale aussi rapidement que possible.
Chez l'enfant et l'adolescent (jusqu'à l'âge de 18 ans)
L'expérience chez l'enfant et l'adolescent est limitée. Chez l'enfant et l'adolescent de moins de 15 ans, l'administration intraveineuse de furosémide n'est recommandée que pour des cas exceptionnels.
Il faut adapter la posologie en fonction du poids et la dose recommandée est comprise entre 0,5 et 1 mg/kg/jour, la dose journalière totale maximale étant de 20 mg.
Il est recommandé de prendre le relai par voie orale aussi rapidement que possible.
Insuffisance rénale
En cas d'altération sévère de la fonction rénale (taux sérique de créatinine > 5 mg/dl), il est recommandé de ne pas dépasser un débit de perfusion de 2,5 mg par minute.
Patients âgés
La dose initiale recommandée est de 20 mg/jour; ensuite, augmenter progressivement la dose jusqu'à obtention de la réponse souhaitée.
Recommandations posologiques particulières
Chez l'adulte, les posologies sont les suivantes dans les diverses indications :
dèmes liés à une insuffisance cardiaque congestive chronique et aiguë
La dose initiale recommandée est de 20 à 40 mg par jour. Au besoin, cette dose peut être adaptée en fonction de la réponse du patient. Cette dose doit-être fractionnée en deux ou trois doses par jour en cas d'insuffisance cardiaque congestive chronique et doit être utilisée en bolus en cas d'insuffisance cardiaque congestive aiguë.
dèmes liés à une néphropathie
La dose initiale recommandée est de 20 à 40 mg par jour. Au besoin, cette dose peut être adaptée en fonction de la réponse. La dose journalière totale peut être administrée en une seule fois ou être fractionnée en plusieurs doses réparties dans la journée.
Si ce traitement ne permet pas d'obtenir une augmentation optimale de l'excrétion liquidienne, le furosémide doit être administré en perfusion intraveineuse continue, sous un débit initial de 50 à 100 mg par heure.
Avant d'entreprendre l'administration de furosémide, il faut corriger l'hypovolémie, l'hypotension et les anomalies de l'équilibre acido-basique et électrolytique.
Chez les patients dialysés, les doses d'entretien usuelles sont comprises entre 250 mg et 1500 mg par jour.
En cas de syndrome néphrotique, il faut soigneusement ajuster la posologie en raison du risque d'augmentation de la fréquence des événements indésirables.
dèmes d'origine hépatique
Quand un traitement intraveineux est absolument indispensable, la dose initiale doit être comprise entre 20 mg et 40 mg. Au besoin, cette dose peut être ajustée en fonction de la réponse. La dose journalière totale peut être administrée en une fois ou être fractionnée en plusieurs doses.
Le furosémide peut être associé à des antagonistes de l'aldostérone quand ces derniers ne sont pas assez efficaces en monothérapie. Afin d'éviter les complications telles que troubles orthostatiques, perturbations de l'équilibre acido-basique ou électrolytique ou encéphalopathie hépatique, il faut soigneusement ajuster la dose de façon à obtenir une déperdition liquidienne progressive. Chez l'adulte, cette dose peut induire une perte de poids journalière d'environ 0,5 kg.
En cas d'ascites associées à un dème, la perte de poids induite par l'augmentation de la diurèse ne doit pas dépasser 1 kg par jour.
dème pulmonaire (en cas d'insuffisance cardiaque aiguë) :
Il faut administrer initialement une dose de 40 mg de furosémide par voie intraveineuse. Si l'état du patient l'exige, une autre injection de 20 à 40 mg de furosémide est réalisée 30 à 60 minutes plus tard.
Le furosémide doit être associé à d'autres mesures thérapeutiques.
Crise hypertensive (en association avec d'autres mesures thérapeutiques)
Pour la crise hypertensive, la dose initiale recommandée est de 20 mg à 40 mg, administrée en injection intraveineuse en bolus. Au besoin, adapter cette dose en fonction de la réponse.
Indications
Indications - FUROSÉMIDE - usage systémique
dèmes d'origine cardiaque ou rénale.
dèmes d'origine hépatique, le plus souvent en association avec un diurétique épargneur de potassium.
Hypertension artérielle chez le patient insuffisant rénal chronique, en cas de contre-indication aux diurétiques thiazidiques (notamment lorsque la clairance de la créatinine est inférieure à 30 ml/min).
Contre-indications
Ce médicament ne doit jamais être utilisé en cas d' :
insuffisance rénale aiguë fonctionnelle,
encéphalopathie hépatique,
obstruction sur les voies urinaires,
hypovolémie ou déshydratation,
hypokaliémie sévère ,
hyponatrémie sévère,
hépatite en évolution et insuffisance hépatocellulaire sévère chez l'hémodialysé et l'insuffisant rénal sévère (clairance de la créatinine < 30 ml/min) en raison du risque d'accumulation du furosémide dont l'élimination se fait alors principalement par voie biliaire.
Ce médicament est généralement déconseillé pendant la grossesse ainsi qu'en association avec le lithium .
Effets indésirables
Effets indésirables - FUROSÉMIDE - usage systémique
Les fréquences des effets indésirables sont issues des données de la littérature se référant à des études cliniques où le furosémide a été utilisé chez un total de 1387 patients, toutes doses et indications confondues.
Quand la catégorie de fréquence pour un même effet indésirable diffère, la catégorie de fréquence la plus élevée a été choisie.
Quand cela est possible, la fréquence des effets indésirables est définie selon la convention suivante : très fréquent (≥10%), fréquent (≥1 à <10%), peu fréquent (≥0,1 à <1%), rare (≥0,01 à <0,1%), très rare (<0,01%), indéterminé (qui ne peut être déterminé d'après les données disponibles).
Système organe classe | Très fréquent | Fréquent | Peu fréquent | Rare | Très rare | Fréquence indéterminée |
Affections de l'oreille et du labyrinthe | | | Troubles auditifs, Surdité *(pouvant être irréversible) | Acouphènes | | |
Affections de la peau et du tissu sous-cutané | | | Réactions cutan-ées d'origine aller-gique ou non, prurit, urticaire, réactions parfois bulleuses, pemphi-goïde bulleuse/ pemphigoïde de Lever, purpura, photosensibilisa-tion, érythème polymorphe | | | Syndrome de Stevens-Johnson, syndrome de Lyell, pustulose exanthématique aiguë généralisée (PEAG), syndrome d'hypersensibilité médicamen-teuse avec manifestations systémiques (syn-drome de DRESS) |
Affections muscu-lo-squelettiques et systémiques | | | | | | Rhabdomyolyse* |
Affection du rein et des voies urinaires | | Diurèse* | | Néphropathie interstitielle | | Rétention d'urine*, néphrocalcinose*, lithiases intrarénales* |
Affections du système immunitaire | | | | Réactions anaphylactiques et/ou anaphylactoïdes | | Exacerbation ou activation d'un lupus érythémateux disséminé |
Affections du système nerveux | | Encéphalopathie hépatique* | | Paresthésie | | Vertiges, évanouis-sements et pertes de conscience, céphalées |
Affections gastro-intestinales | | | Nausée | Vomissement, diarrhée | Pancréatite aiguë | |
Affections hématologiques et du système lymphatique | | Hémoconcentra-tion* | Thrombocytopénie | Neutropénie, hyperéosinophilie | Agranulocytose, aplasie médullaire | |
Affections hépatobiliaires | | | | | Atteinte hépatique cholestatique, augmentation des transaminases | |
Affections vasculaires | Hypotension orthostatique* | | | Vascularite | | Thrombose* |
Troubles du métabolisme et de la nutrition | Perturbation hydroélectrolyti-que*, déshydratation*, hypovolémie*, augmentation de la créatininémie*, augmentation des triglycérides* | Hyponatrémie*, hypokaliémie*, augmentation du cholestérol*, augmentation de l'uricémie*, goutte* | Diminution de la tolérance glucidique* | | | Augmentation de l'urée sanguine*, alcalose métabolique*, Syndrome Pseudo-Bartter* |
Troubles généraux et anomalies au site d'administration | | | | Fièvre | | |
* Les effets indésirables avec un astérisque font l'objet d'une description particulière, voir ci-dessous.
Une élévation de la glycémie est parfois observée, le plus souvent lors d'une administration intense et courte notamment par voie intraveineuse. Peu fréquemment des diminutions de la tolérance glucidique ont été rapportées.
En cas de diabète, il peut être observé une perte de contrôle de la glycémie.
De très fréquentes perturbations hydroélectrolytiques (en particulier fréquentes hypokaliémie et/ou hyponatrémie), déshydratations, hypovolémies accompagnées très fréquemment d'hypotension orthostatique et d'une alcalose métabolique (fréquence indéterminée) peuvent être observées en relation avec l'activité du produit, justifiant l'arrêt du médicament ou la réduction de la posologie.
L'hypovolémie et la déshydratation, peuvent entraîner, particulièrement chez le sujet âgé, une hémoconcentration fréquente avec un risque de thrombose (fréquence indéterminée).
Ces perturbations hydroélectrolytiques sont favorisées par l'association à un régime désodé trop strict, par certaines pathologies (exemple : cirrhose, insuffisance cardiaque), par l'association à d'autres médicaments , par des troubles digestifs et nutritionnels pouvant en particulier aggraver une hypokaliémie.
Les hypokaliémies peuvent être associées ou non à une alcalose métabolique. Elles surviennent plus volontiers lors de l'utilisation de doses élevées ou chez les cirrhotiques, les dénutris et les insuffisants cardiaques . Ces hypokaliémies peuvent être particulièrement graves chez les insuffisants cardiaques et peuvent, d'autre part, entraîner des troubles du rythme sévères en particulier des torsades de pointes (pouvant être mortelles) surtout lorsqu'il y a association avec des antiarythmiques du groupe de la quinidine.
Un syndrome Pseudo-Bartter (qui inclut hypokaliémie, hypochlorémie, alcalose et hyperaldostéronisme) peut survenir dans un contexte de mésusage et/ou d'utilisation à long terme du produit (fréquence indéterminée).
L'augmentation fréquente de la diurèse peut provoquer ou aggraver une rétention d'urine (fréquence indéterminée) chez les patients présentant une obstruction et/ou une compression des voies urinaires.
Le traitement par furosémide peut entraîner, de façon transitoire, une augmentation très fréquente de la créatininémie et de l'urée sanguine (fréquence indéterminée), mais également une augmentation fréquente du cholestérol et très fréquente des triglycérides dans le sang. Fréquemment une augmentation discrète de l'uricémie (de l'ordre de 10 à 30 mg/l) peut apparaître au cours du traitement et favoriser un accès de goutte.
Des cas de néphrocalcinose et/ou de lithiases intra-rénales (fréquence indéterminée) associées à une hypercalciurie ont été observés chez de très grands prématurés traités par de fortes doses de furosémide injectable.
En cas d'insuffisance hépatocellulaire, possibilité de survenue fréquente d'encéphalopathie hépatique .
Des troubles auditifs peu fréquents, et de rares cas d'acouphènes, généralement transitoires, peuvent apparaître, particulièrement chez le sujet insuffisant rénal, hypoprotéinémique (syndrome néphrotique) .
Des cas de surdité, parfois irréversibles, ont été rapportés peu fréquemment après administration orale ou intraveineuse du produit. La survenue peu fréquente d'atteinte de l'audition a été signalée lors de l'administration conjointe d'antibiotiques du groupe des aminosides.
Des cas de rhabdomyolyse ont été rapportés, le plus souvent dans un contexte d'hypokaliémie sévère.
La survenue peu fréquente d'atteinte de l'audition a été signalée lors de l'administration conjointe d'antibiotiques du groupe des aminosides.
Surdosage
Une hypovolémie par déshydratation avec troubles électrolytiques peut être observée en cas de surdosage. Le traitement consiste en une compensation des pertes.
Grossesse/Allaitement
Grossesse
Les études effectuées chez l'animal ont mis en évidence un effet tératogène.
En clinique, il n'existe pas actuellement de données suffisamment pertinentes pour évaluer un éventuel effet malformatif du furosémide lorsqu'il est administré pendant la grossesse.
En règle générale, l'administration du furosémide doit être évitée chez la femme enceinte et ne jamais être prescrit au cours des dèmes physiologiques (et ne nécessitant donc pas de traitement) de la grossesse. Les diurétiques peuvent, en effet, entraîner une ischémie foetoplacentaire, avec un risque d'hypotrophie ftale.
Il convient de surveiller étroitement la croissance ftale.
Les diurétiques (sous forme orale) restent néanmoins un élément essentiel du traitement des dèmes d'origine cardiaque, hépatique et rénale survenant chez la femme enceinte.
Allaitement
Le furosémide est excrété dans le lait maternel. Le risque d'effets indésirables sur le nouveau-né ne peut être exclu. D'autre part, les diurétiques de l'anse diminuent la sécrétion lactée et la lactation est inhibée à partir d'une dose unique de 40 mg.
En conséquence, il est préférable de ne pas allaiter en cas de traitement par furosémide.
Interactions avec d'autres médicaments
Médicaments hypokaliémiants
L'hypokaliémie est un facteur favorisant l'apparition de troubles du rythme cardiaque (torsades de pointes, notamment) et augmentant la toxicité de certains médicaments, par exemple la digoxine. De ce fait, les médicaments qui peuvent entraîner une hypokaliémie sont impliqués dans un grand nombre d'interactions. Il s'agit des diurétiques hypokaliémiants, seuls ou associés, des laxatifs stimulants, des glucocorticoïdes, du tétracosactide et de l'amphotéricine B (voie IV).
Médicaments hyponatrémiants
Certains médicaments sont plus fréquemment impliqués dans la survenue d'une hyponatrémie. Ce sont les diurétiques, la desmopressine, les antidépresseurs inhibant la recapture de la sérotonine, la carbamazépine et l'oxcarbazépine. L'association de ces médicaments majore le risque d'hyponatrémie.
Médicaments ototoxiques
L'utilisation conjointe de médicaments ayant une ototoxicité augmente le risque d'atteinte cochléo-vestibulaire. Si une telle association est nécessaire, il convient de renforcer la surveillance de la fonction auditive.
Les médicaments concernés sont, notamment, les glycopeptides tels que vancomycine et teicoplanine, les aminosides, les organoplatines et les diurétiques de l'anse.
Associations déconseillées
Lithium
Augmentation de la lithémie avec signes de surdosage, comme lors d'un régime désodé (diminution de l'excrétion urinaire du lithium). Si l'association ne peut être évitée, surveillance stricte de la lithémie et adaptation de la posologie du lithium.
Associations faisant l'objet de précautions d'emploi
Acide acétylsalicylique pour des doses anti-inflammatoires d'acide acétylsalicylique (≥ 1 g par prise et/ou ≥ 3 g par jour) ou pour des doses antalgiques ou antipyrétiques (≥ 500 mg par prise et/ou < 3 g par jour)
Insuffisance rénale aiguë chez le malade déshydraté, par diminution de la filtration glomérulaire secondaire à une diminution de la synthèse des prostaglandines rénales. Par ailleurs, réduction de l'effet antihypertenseur.
Hydrater le malade ; surveiller la fonction rénale en début de traitement.
Anti-inflammatoires non stéroïdiens
Insuffisance rénale aiguë chez le malade à risque (sujet âgé et/ou déshydraté) par diminution de la filtration glomérulaire (inhibition des prostaglandines vasodilatatrices due aux anti-inflammatoires non stéroïdiens). Par ailleurs, réduction de l'effet antihypertenseur.
Hydrater le malade et surveiller la fonction rénale en début de traitement.
Autres hypokaliémiants
Risque majoré d'hypokaliémie. Surveillance de la kaliémie avec si besoin correction.
Digitaliques
Hypokaliémie favorisant les effets toxiques des digitaliques. Corriger auparavant toute hypokaliémie et réaliser une surveillance clinique, électrolytique et électrocardiographique.
Diurétiques épargneurs de potassium, seuls ou associés (amiloride, canrénoate de potassium, éplérénone, spironolactone, triamtérène)
L'association rationnelle, utile pour certains patients, n'exclut pas la survenue d'hypokaliémie ou, en particulier chez l'insuffisant rénal et le diabétique, d'hyperkaliémie. Surveiller la kaliémie, éventuellement l'ECG, et s'il y a lieu reconsidérer le traitement.
Aminosides
Augmentation des risques néphrotoxiques et ototoxiques des aminosides (insuffisance rénale fonctionnelle liée à la déshydratation entraînée par le diurétique).
Association possible sous surveillance de l'état d'hydratation et des fonctions rénales et cochléo-vestibulaires et éventuellement des concentrations plasmatiques de l'aminoside.
Phénytoïne (et, par extrapolation, fosphénytoïne)
Diminution de l'effet diurétique pouvant atteindre 50 %. Utiliser éventuellement des doses plus élevées de furosémide.
Carbamazépine
Risque d'hyponatrémie symptomatique. Surveillance clinique et biologique. Si possible, utiliser une autre classe de diurétiques.
Inhibiteurs de l'enzyme de conversion (IEC), antagonistes des récepteurs de l'angiotensine II
Risque d'hypotension artérielle brutale et/ou d'insuffisance rénale aiguë lors de l'instauration ou de l'augmentation de la posologie d'un traitement par un IEC ou un antagoniste de l'angiotensine II en cas de déplétion hydrosodée préexistante.
Dans l'hypertension artérielle, lorsqu'un traitement diurétique préalable a pu entraîner une déplétion sodée, il faut :
soit arrêter le diurétique durant 3 jours avant de débuter le traitement par l'IEC ou l'antagoniste de l'angiotensine II et réintroduire un diurétique hypokaliémiant si nécessaire ultérieurement,
soit administrer des doses initiales réduites d'IEC ou de l'antagoniste de l'angiotensine II et augmenter progressivement la posologie.
Dans l'insuffisance cardiaque congestive traitée par diurétiques, commencer par une dose très faible d'IEC, éventuellement après réduction de la dose du diurétique hypokaliémiant associé.
Dans tous les cas, surveiller la fonction rénale (dosage de la créatinémie) dans les premières semaines du traitement par l'IEC ou par un antagoniste de l'angiotensine II.
Médicaments susceptibles de donner des torsades de pointes : antiarythmiques de classe Ia (quinidine, hydroquinidine, disopyramide) et de classe III (amiodarone, sotalol, ibutilide, dofétilide), certains neuroleptiques phénothiaziniques (chlorpromazine, cyamémazine, fluphenazine, lévomépromazine, pipotiazine), benzamides (amisulpride, sulpiride, sultopride, tiapride), butyrophénones (dropéridol, halopéridol, pipamrenone), autres neuroleptiques (pimozide, sertindole, flupentixol, zuclopenthixole), autres : bépridil, cisapride, diphémanil, dolasétron IV, dronédarone, spiramycine IV, érythromycine IV, mizolastine, lévofloxacine, halofantrine, luméfantrine, pentamidine, vincamine IV, moxifloxacine, méquitazine, méthadone, pracalopride, torémifène, arsénieux, citalopram, escitalopram
Risque majoré de troubles du rythme ventriculaire, notamment de torsades de pointes. Corriger toute hypokaliémie avant d'administrer le produit et réaliser une surveillance clinique, électrolytique et électrocardiographique.
Metformine
Acidose lactique due à la metformine, déclenchée par une éventuelle insuffisance rénale fonctionnelle liée aux diurétiques et plus spécialement aux diurétiques de l'anse. Ne pas utiliser la metformine lorsque la créatininémie dépasse 15 mg/l (135 µmol/l) chez l'homme et 12 mg/l (110 µmol/l) chez la femme.
Produits de contraste iodés
En cas de déshydratation provoquée par les diurétiques, risque majoré d'insuffisance rénale fonctionnelle aiguë, en particulier lors de l'utilisation de doses importantes de produits de contraste iodés. Réhydratation avant administration du produit iodé.
Baclofène
Majoration du risque d'hypotension, notamment orthostatique. Surveillance de la pression artérielle et adaptation posologique de l'antihypertenseur si nécessaire.
Associations à prendre en compte
Ciclosporine
Risque d'augmentation de la créatininémie sans modification des concentrations sanguines de ciclosporine, même en l'absence de déplétion hydrosodée. Egalement, risque d'hyperuricémie et de complications comme la goutte.
Neuroleptiques
Majoration du risque d'hypotension, notamment orthostatique.
Antidépresseurs imipraminiques
Majoration du risque d'hypotension, notamment orthostatique.
Amifostine
Majoration du risque d'hypotension, notamment orthostatique.
Alpha-bloquants à visée urologique : alfuzosine, doxazosine, prazosine, térazosine, tamsulosine
Majoration de l'effet hypotenseur. Risque d'hypotension orthostatique majoré.
Antihypertenseurs alpha-bloquants
Majoration de l'effet hypotenseur. Risque majoré d'hypotension orthostatique.
Organoplatines
Risque d'addition des effets ototoxiques et/ou néphrotoxiques.
Dérivés nitrés et apparentés
Majoration du risque d'hypotension, notamment orthostatique.

 Français
Français Русский
Русский