Pharmacodynamique
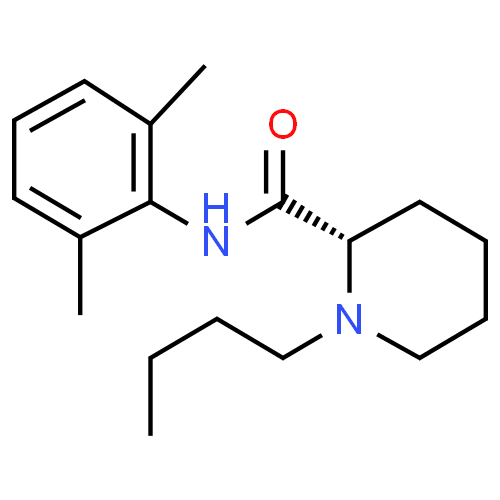
La lévobupivacaïne est un anesthésique local et un analgésique de longue durée d'action. Elle bloque la conduction des nerfs sensitifs et moteurs principalement par action sur les canaux sodiques de la membrane cellulaire, mais aussi en bloquant les canaux potassiques et calciques. De plus, la lévobupivacaïne interfère sur la transmission et la conduction de l'influx nerveux vers d'autres organes, où les effets sur le système cardiovasculaire et le SNC sont les plus importants pour l'apparition d'effets indésirables cliniques.
La dose de lévobupivacaïne est exprimée sous forme de base alors que la dose de bupivacaïne racémique est exprimée sous forme de chlorhydrate. Par comparaison avec la bupivacaïne, les solutions de lévobupivacaïne contiennent environ 13 % de plus de substance active. Dans les études cliniques, aux mêmes concentrations nominales, l'effet clinique de la lévobupivacaïne est similaire à celui de la bupivacaïne.
Dans une étude de pharmacologie clinique sur le nerf cubital, la lévobupivacaïne a eu une puissance égale à celle de la bupivacaïne.
Les données de sécurité concernant l'administration de lévobupivacaïne pendant des périodes excédant 24 heures sont limitées.
Pharmacocinétique
Pharmacocinétique - LÉVOBUPIVACAÏNE - usage parentéral
Absorption
La concentration plasmatique de lévobupivacaïne après administration à dose thérapeutique dépend de la dose et de la voie d'administration ; l'absorption à partir du site d'administration dépend de la vascularisation tissulaire.
Distribution
Au cours des études réalisées chez l'être humain, la cinétique de distribution de la lévobupivacaïne après une administration IV. est essentiellement similaire à celle de la bupivacaïne.
La liaison aux protéines plasmatiques chez l'homme a été étudiée in vitro et a été évaluée à plus de 97 % pour des concentrations allant de 0,1 à 1 μg/mL. Le volume de distribution après administration intraveineuse était de 67 litres.
Biotransformation
La lévobupivacaïne subit une importante métabolisation et il n'est pas retrouvé de lévobupivacaïne sous forme inchangée dans les urines ou les fèces. La 3-hydroxylévobupivacaïne, métabolite principal de la lévobupivacaïne, est excrétée dans les urines sous forme de glucurono et sulfo-conjugués. Les études in vitro ont montré que les isoformes CYP3A4 et CYP1A2 interviennent respectivement dans le métabolisme de la lévobupivacaïne en desbutyl-lévobupivacaïne et en 3-hydroxylévobupivacaïne. Ces études indiquent que le métabolisme de la lévobupivacaïne est essentiellement similaire à celui de la bupivacaïne.
Il n'existe aucune preuve de racémisation in vivo de la lévobupivacaïne
Élimination
Après administration intraveineuse, l'élimination de la lévobupivacaïne est quantitativement importante, avec une quantité totale moyenne d'environ 95 % retrouvés dans les urines (71 %) et les fèces (24 %) en 48 heures
Après administration, lors d'une étude de pharmacologie clinique, de 40 mg de lévobupivacaïne par voie intraveineuse, la demi-vie moyenne était d'environ 80 ± 22 minutes, la Cmax de 1,4 ± 0,2 μg/mL et l'ASC de 70 ± 27 μg.min/mL.
Linéarité/non-linéarité
La Cmax moyenne et l'ASC (0-24 h) étaient approximativement proportionnelles à la dose après administration péridurale de 75 mg (0,5 %) et 112,5 mg (0,75 %) et après administration de 1 mg/kg (0,25 %) et 2 mg/kg (0,5 %) pour un bloc du plexus brachial. Après administration péridurale de 112,5 mg (0,75 %), les valeurs de la Cmax moyenne et de l'ASC étaient respectivement de 0,58 μg/mL et 3,56 μg.h/mL.
Insuffisance hépatique et rénale
Il n'y pas de données pertinentes chez l'insuffisant hépatique .
Il n'y pas de données chez l'insuffisant rénal. La lévobupivacaïne est très fortement métabolisée et il n'y a pas d'excrétion de lévobupivacaïne sous forme inchangée dans les urines
Dosage
Dosage - LÉVOBUPIVACAÏNE - usage parentéral
Solution pour perfusion
La lévobupivacaïne devra être administrée uniquement par, ou sous la responsabilité d'un médecin ayant la formation et l'expérience nécessaires.
LÉVOBUPIVACAÏNE est à utiliser par voie péridurale uniquement. Il ne doit pas être utilisé pour une administration intraveineuse.
Type de bloc | Concentration | Débit de perfusion par heure | |
mg/mL | mL | mg | |
Perfusion continue : traitement des douleurs post-opératoires | 0,625 | 20-30 | 12,5 - 18,75 | |
Péridurale lombaire (douleurs de l'accouchement) | 0,625 | 8-20 | 5 - 12,5 | |
Une aspiration soigneuse avant l'injection est recommandée dans le but de prévenir toute injection intravasculaire. Si des symptômes de toxicité apparaissent, l'injection devra être arrêtée immédiatement.
Les données de sécurité d'un traitement par lévobupivacaïne pendant une période excédant 24 heures sont limitées. Afin de minimiser le risque de complications neurologiques sévères, il est recommandé de surveiller étroitement le patient et la durée d'administration de lévobupivacaïne .
Dose maximale
La dose maximale dépend de la taille, du poids et de l'état clinique du patient.
La dose maximale recommandée sur une période de 24 heures est de 400 mg.
Pour le traitement des douleurs post-opératoires, la dose ne doit pas dépasser 18,75 mg/heure, cependant la dose cumulée sur une période de 24 heures ne doit pas dépasser 400 mg. Pour l'analgésie obstétricale par perfusion péridurale, la dose ne doit pas dépasser 12,5 mg/heure.
Population pédiatrique
L'efficacité et la tolérance de la lévobupivacaïne pour le traitement de la douleur chez l'enfant n'ont pas été établies.
Population particulière
Chez les patients fragilisés, âgés ou présentant une pathologie aiguë, les doses de lévobupivacaïne devront être réduites en fonction de leur état clinique.
Dans la prise en charge des douleurs post-opératoires, les doses administrées au cours de la chirurgie doivent être prises en compte.
Il n'y a pas de données pertinentes chez le patient insuffisant hépatique
Indications
Indications - LÉVOBUPIVACAÏNE - usage systémique
Adulte
Traitement de la douleur :
Perfusion péridurale continue pour le traitement des douleurs post-opératoires ou de l'accouchement.
Effets indésirables
Effets indésirables - LÉVOBUPIVACAÏNE - usage systémique
Les effets indésirables observés avec la lévobupivacaïne sont comparables à ceux connus pour la classe de médicaments à laquelle il appartient.
Les effets indésirables les plus fréquemment rapportés sont : hypotension, nausées, anémie, vomissements, étourdissements, céphalées, fièvre, douleur liée à la procédure, douleur dorsale et détresse ftale en utilisation obstétrique (voir tableau ci-dessous).
Les effets indésirables rapportés spontanément ou observés au cours d'essais cliniques sont présentés dans le tableau ci-dessous. Au sein de chaque classe de système-organe, les effets indésirables sont présentés par fréquence, selon la convention suivante : très fréquents (≥ 1/10), fréquents (≥ 1/100, < 1/10), peu fréquents (≥ 1/1 000, < 1/100), rare (≥ 1/10 000 à < 1/1 000), fréquence indéterminée (ne peut être estimée sur la base des données disponibles).
Classe de système-organe | Fréquence | Effet indésirable |
Affections hématologiques et du système lymphatique | Très fréquent | Anémie |
Affections du système immunitaire | Fréquence indéterminée | Réactions allergiques (dans des cas graves choc anaphylactique) Hypersensibilité |
Affections du système nerveux | Fréquent | Etourdissements Céphalées |
Fréquence indéterminée | Convulsions Perte de conscience Somnolence Syncope Paresthésie Paraplégie Paralysie1 |
Affections oculaires | Affections oculaires | Vision trouble Ptose2 Myosis2 Enophtalmie2 |
Affections cardiaques | Fréquence indéterminée | Bloc auriculo-ventriculaire Arrêt cardiaque Tachyarythmie ventriculaire Tachycardie Bradycardie |
Affections vasculaires | Très fréquent | Hypotension |
Fréquence indéterminée | Vasodilation2 |
Affections respiratoires, thoraciques et médiastinales | Fréquence indéterminée | Arrêt respiratoire dème laryngé Apnée Eternuements |
Affections gastro-intestinales | Très fréquent | Nausées |
Fréquent | Vomissements |
Fréquence indéterminée | Hypoesthésie orale Perte de contrôle sphinctérien1 |
Affections de la peau et du tissu sous-cutané | Fréquence indéterminée | Angideme Urticaire Prurit Hyperhidrose Anhidrose2 Erythème |
Affections musculo-squelettiques et systémiques | Fréquent | Douleurs dorsales |
Fréquence indéterminée | Contractions musculaires Faiblesse musculaire |
Affections du rein et des voies urinaires | Fréquence indéterminée | Dysfonctionnement vésical1 |
Affections gravidiques puerpérales et périnatales | Fréquent | Détresse ftale |
Affections des organes de reproduction et du sein | Fréquence indéterminée | Priapisme1 |
Troubles généraux et anomalies au site d'administration | Fréquent | Fièvre |
Investigations | Fréquence indéterminée | Diminution du débit cardiaque Modifications de l'ECG |
Lésions, intoxications et complications liées aux procédures | Fréquent | Douleur liée à la procédure |
Les effets indésirables sont rares avec les anesthésiques locaux à liaison amide, mais ils peuvent survenir suite à un surdosage ou à une injection intravasculaire accidentelle et peuvent être graves.
Une sensibilité croisée au sein du groupe des anesthésiques locaux à liaison amide a été rapportée .
Une injection intrathécale accidentelle d'anesthésiques locaux peut entraîner une anesthésie rachidienne haute.
Les effets cardiovasculaires sont liés à la dépression de la conduction cardiaque, à une réduction de l'excitabilité et de la contractibilité du myocarde. Généralement, ces symptômes sont précédés par des signes majeurs de toxicité neurologique (c'est-à-dire des convulsions) mais, dans de rares cas, l'arrêt cardiaque peut se produire sans prodromes neurologiques.
Les lésions neurologiques sont rares mais bien connues comme conséquence de l'anesthésie loco-régionale, particulièrement l'anesthésie péridurale et rachidienne. Elles peuvent être dues à une lésion directe de la moelle épinière ou des nerfs rachidiens, au syndrome de l'artère spinale antérieure, à l'injection d'une substance irritante ou d'une solution non stérile. Ces lésions sont rarement permanentes.
Des cas de faiblesse prolongée ou de troubles sensoriels, dont certains ont pu être permanents, ont été rapportés en association avec l'administration de lévobupivacaïne. Il est difficile de déterminer si les effets à long terme ont été dus à une toxicité du médicament ou à un traumatisme non détecté pendant l'intervention chirurgicale ou à d'autres facteurs mécaniques, tels que l'insertion et la manipulation d'un cathéter.
Des cas de syndrome de la queue de cheval ou de signes ou symptômes de lésion potentielle de la base de la moelle épinière ou des racines des nerfs rachidiens (incluant paresthésie, faiblesse ou paralysie des membres inférieurs, incontinence fécale et/ou urinaire et priapisme) associés à l'administration de lévobupivacaïne ont été rapportés. Ces effets ont été plus graves et dans certains cas non réversibles lorsque la lévobupivacaïne a été administrée pendant plus de 24 heures .
Cependant, il n'est pas possible de déterminer si ces événements sont dus à un effet de la lévobupivacaïne, à un traumatisme mécanique de la moelle épinière ou des racines nerveuses rachidiennes, ou à une collection de sang à la base du rachis.
Des cas de syndrome de Horner transitoire (ptose, myosis, énophtalmie, sudation et/ou rougeur unilatérales) ont été rapportés en association avec l'utilisation d'anesthésiques locorégionaux incluant la lévobupivacaïne. Cet événement se résout après l'arrêt du traitement.
Surdosage
L'injection intravasculaire accidentelle d'anesthésiques locaux peut donner lieu à des réactions toxiques immédiates. En cas de surdosage, le pic de concentration plasmatique peut n'être atteint qu'après un délai de 2 heures suivant l'administration, en fonction du site d'injection, les signes de toxicité pouvant donc apparaître de façon retardée. Les effets du médicament peuvent être prolongés.
Les effets indésirables systémiques liés à un surdosage ou à une injection intravasculaire accidentelle décrits avec les anesthésiques locaux de longue durée d'action, affectent à la fois le système cardiovasculaire et le SNC.
Effets sur le SNC
Les convulsions seront traitées immédiatement par administration intraveineuse de thiopental ou de diazépam à la dose requise. Le thiopental et le diazépam possèdent également un effet dépresseur sur le système nerveux central ainsi que sur les fonctions respiratoires et cardiaques. Leur utilisation peut donc entraîner une apnée. Les agents provoquant un bloc neuro-musculaire ne pourront être utilisés que si le clinicien est capable d'effectuer une intubation trachéale et de prendre en charge un patient totalement paralysé.
Si elles ne sont pas traitées rapidement, les convulsions, l'hypoxie et l'hypercapnie qui s'en suivent ainsi que la dépression myocardique liée aux effets cardiaques de l'anesthésique local, peuvent provoquer une arythmie, une fibrillation ventriculaire ou un arrêt cardiaque.
Effets cardiovasculaires
L'hypotension peut être évitée ou limitée par des mesures préventives telles que remplissage vasculaire et/ou utilisation de vasopresseurs. Si une hypotension survient, elle sera prise en charge par administration intraveineuse d'un soluté cristalloïde ou colloïde et/ou par administration de doses croissantes de vasopresseur tel que l'éphédrine (5-10 mg). Tout facteur associé d'hypotension devra être rapidement pris en charge.
En cas de survenue d'une bradycardie sévère, un traitement par atropine (0,3 à 1 mg) assure en général le retour du rythme cardiaque à un niveau acceptable.
Une arythmie cardiaque sera prise en charge de façon appropriée et une fibrillation ventriculaire sera traitée par cardioversion.
Grossesse/Allaitement
Grossesse
Les solutions de lévobupivacaïne sont contre-indiquées pour l'utilisation en bloc paracervical en obstétrique. En se basant sur l'expérience acquise avec la bupivacaïne, il est possible qu'une bradycardie ftale survienne après un bloc paracervical .
Pour la lévobupivacaïne, il n'y a pas de données cliniques sur les grossesses exposées au premier trimestre. Les études conduites chez l'animal, au cours desquelles l'exposition systémique était de même ordre que celle obtenue en clinique, n'ont pas mis en évidence d'effet tératogène mais ont révélé une toxicité embryo-ftale . Les conséquences dans l'espèce humaine ne sont pas connues. Par conséquent, la lévobupivacaïne ne doit pas être utilisée en début de grossesse sauf en cas de nécessité absolue.
Toutefois, à ce jour, les données cliniques relatives à l'utilisation de la bupivacaïne en chirurgie obstétricale (au terme de la grossesse ou pour l'accouchement) sont nombreuses et n'ont pas mis en évidence de ftotoxicité.
Allaitement
Il n'y a pas de données disponibles sur l'excrétion de la lévobupivacaïne dans le lait maternel. Cependant, la lévobupivacaïne est probablement faiblement excrétée dans le lait maternel, comme la bupivacaïne. Par conséquent, l'allaitement est possible après une anesthésie locale.
Fertilité
Les données permettant d'évaluer l'impact de la lévobupivacaïne sur la fertilité sont absentes ou très limitées.
Interactions avec d'autres médicaments
Les études in vitro ont montré que les isoformes CYP3A4 et CYP1A2 interviennent dans le métabolisme de la lévobupivacaïne. Bien qu'il n'ait pas été réalisé d'études cliniques, il est possible que le métabolisme de la lévobupivacaïne soit altéré par les inhibiteurs du CYP3A4 comme le kétoconazole et les inhibiteurs du CYP1A2 comme les méthylxanthines.
La lévobupivacaïne doit être utilisée avec prudence chez les patients recevant des antiarythmiques ayant une activité anesthésique locale (méxilétine ou antiarythmiques de classe III), car leurs effets toxiques peuvent être additifs.
Il n'a pas été réalisé d'études cliniques évaluant l'association de lévobupivacaïne et d'adrénaline

 Français
Français Русский
Русский